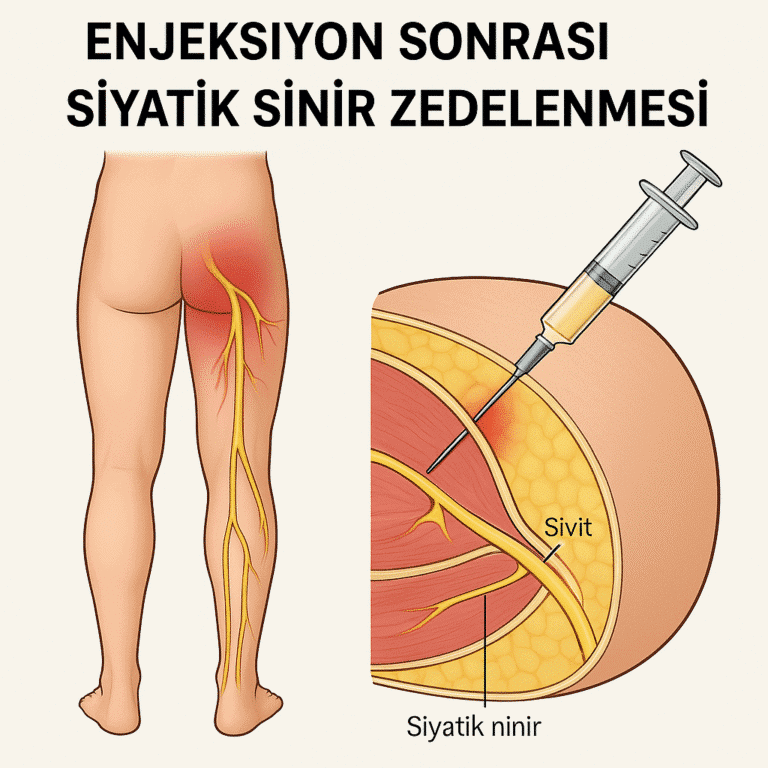
Karpal Tünel Sendromu: Modern Çağın Periferik Sinir Hastalığı

Karpal tünel sendromu (KTS), modern çağın en yaygın periferik sinir hastalığıdır. Dünya genelinde popülasyonun %3-6’sını etkileyen, bilek bölgesinde median sinirin sıkışmasına bağlı ortaya çıkan bir nöropati sendromudur. Klavye ve fare kullanımının yaygınlaşması, cep telefonlarının aşırı kullanımı ve tekrarlayan el hareketleri gerektiren mesleklerin artmasıyla KTS insidansı özellikle son 20 yılda belirgin şekilde yükselmiştir.
KTS kadınlarda erkeklerden 3-5 kat daha sık görülür ve tipik olarak 40-60 yaş arası başlar. Gebelik, menopoz, diyabet, hipotiroidi gibi durumlar riski artırır. Tedavi edilmediğinde kalıcı sinir hasarı, el kaslarında atrofi ve fonksiyon kaybına yol açabilir.
Bu kapsamlı rehberde karpal tünel sendromunun anatomik temelinden modern tanı ve tedavi yöntemlerine kadar bilmeniz gereken her şeyi ele alacağız.
İçindekiler
Karpal Tünel Anatomisi
Karpal tünel, el bileğinin avuç yüzünde bulunan anatomik bir geçittir. Tavanı transvers karpal ligament (retinakulum), tabanı ve yanları ise sekiz karpal kemik (scaphoid, lunatum, triquetrum, pisiform, trapezium, trapezoid, kapitatum, hamatum) oluşturur.
Bu dar tünelden toplam 10 yapı geçer:
- Median sinir (en dikkat çeken yapı)
- 4 adet fleksör digitorum süperficialis tendonu
- 4 adet fleksör digitorum profundus tendonu
- 1 adet fleksör pollicis longus tendonu
Median Sinir
Median sinir, C5-T1 sinir köklerinden köken alır. Elde başparmak, işaret parmağı, orta parmak ve yüzük parmağının radyal yarısının duyusunu, ayrıca tenar bölgedeki abduktor pollicis brevis, opponens pollicis, flexor pollicis brevis gibi önemli kasları innerve eder. Bu nedenle median sinir basısı elin fonksiyonu açısından kritik sonuçlar doğurur.
Tünel İçi Basınç
Normal karpal tünel içi basınç 2-10 mmHg’dır. Bilek fleksiyonu veya ekstansiyonu bu basıncı 100 mmHg’ya kadar çıkarabilir. Basınç 20 mmHg üzerinde olduğunda median sinir iskemiye girmeye başlar. KTS hastalarında tünel içi basınç kronik olarak 30-50 mmHg düzeylerindedir.
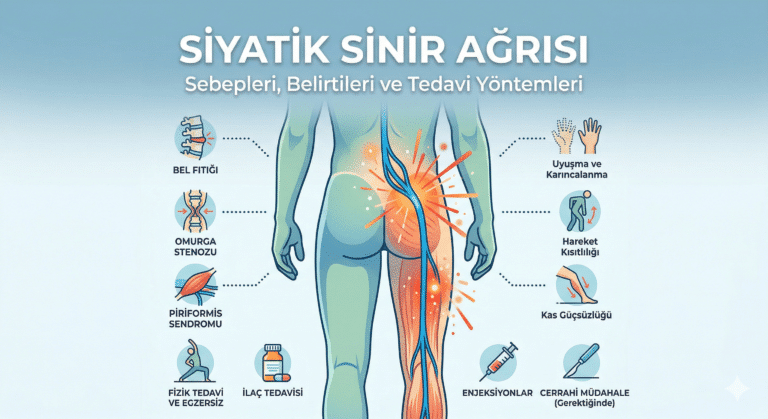
Nedenler ve Risk Faktörleri
Mesleki ve Aktivite Kaynaklı Faktörler
- Bilgisayar kullanımı: Uzun süreli klavye-fare kullanımı, özellikle kötü ergonomide
- Tekrarlayan bilek hareketleri: Mandalina toplayıcıları, manikürcüler, marangozlar
- Vibrasyonlu alet kullanımı: Matkap, testere, jackhammer
- Ağır yük kaldırma: Şoförler, market çalışanları
- Müzik enstrümanları: Piyanistler, gitaristler
- Spor aktiviteleri: Tenis, bisiklet (tutuş pozisyonu)
Sistemik Hastalıklar
- Diyabetes mellitus: Nöropati riski 2-3 kat artar. Glukoz kontrolü önemli.
- Hipotiroidi: Miksödem tüneli daraltabilir
- Romatoid artrit: Tenosinovit tünel basıncını artırır
- Gut: Tofüs formasyonu
- Amiloidoz: Özellikle dializ hastalarında
- Akromegali
- Böbrek yetmezliği
Hormonal Faktörler
- Gebelik: 3. trimesterde %30 oranında görülür, genellikle doğum sonrası düzelir
- Menopoz: Östrojen azalması tenosinovit yapabilir
- Oral kontraseptifler
Anatomik Faktörler
- Doğuştan dar karpal tünel
- Persistan median arter
- Anormal kas veya tendonlar
- Önceki bilek kırığı
- Bilek artriti
Diğer Faktörler
- Obezite (BMI >30)
- Sigara
- Yaş (40-60 arası zirve)
- Kadın cinsiyet
- Genetik yatkınlık
Belirtiler
KTS belirtileri tipik olarak yavaş başlar ve zamanla ilerler. Üç klinik evre tanımlanmıştır:
Erken Evre
- Geceleri ortaya çıkan uyuşma ve karıncalanma
- Tipik olarak başparmak, işaret parmağı, orta parmak ve yüzük parmağın radyal yarısında
- Kişi gece uyanır, elini silkerek rahatlama arar (flick signi)
- Sabah tutukluk ve şişlik hissi
- Belirtiler aralıklıdır
Orta Evre
- Gündüz de belirtiler ortaya çıkmaya başlar
- Araç kullanırken, telefonla konuşurken, gazete okurken uyuşma
- Kol ve omuza yayılan ağrı olabilir
- Sıcak-soğuk ayrımında güçlük
- Hafif beceri kaybı (düğme ilikleme, para sayma)
İleri Evre
- Sürekli uyuşma ve hissizlik
- Tenar atrofi (başparmak dibindeki kas yığınında erime)
- El kavrama gücünde belirgin azalma
- Eşyaları düşürme
- İnce motor beceri kaybı (yazı yazma, iğne iplik)
- İki nokta ayrımı bozulur
Ayırıcı Tanı Gereken Durumlar
- Servikal radikülopati (boyun fıtığı) — C6 veya C7 kökü
- Proksimal median sinir tuzaklanması (pronator sendromu)
- Thoracic outlet sendromu
- Polinöropati (diyabetik, alkolik)
- Reflex sempatik distrofi (CRPS)
- Multiple skleroz
- Servikal miyelopati
Tanı Nasıl Konur?
Karpal tünel sendromu tanısı tek bir testle değil, klinik değerlendirme ve görüntülemenin kombinasyonuyla konur. Hekim tarafından yapılan detaylı anamnez ve muayene tanının temelini oluşturur. Modern tıp, görüntüleme teknolojileri ne kadar gelişmiş olsa da, klinik beceri ve deneyim olmadan doğru tanı konulamayacağını defalarca göstermiştir.
Anamnez (Hasta Öyküsü)
Doğru tanının en önemli adımıdır. İyi alınmış bir anamnez, tanının %60-70’ini sağlar. Hekimin sorguladığı noktalar:
- Şikayetlerin başlangıç şekli (ani, kademeli, provokasyonlu)
- Şikayet süresi (akut: <6 hafta, subakut: 6-12 hafta, kronik: >12 hafta)
- Tetikleyici veya başlatıcı olay (travma, aşırı zorlanma, enfeksiyon)
- Semptomların karakteri (yanıcı, sızlayıcı, keskin, künt, elektriksel)
- Semptomların dağılımı (lokal, yayılan, dermatomal, simetrik)
- Hareketle veya istirahatle değişimi
- Gece semptomları var mı (iskemi, inflamasyon belirtisi)?
- Sabah tutukluğu süresi (>1 saat inflamatuar hastalık düşündürür)
- Önceki tedaviler ve etkinlikleri
- Eşlik eden sistemik hastalıklar (diyabet, tiroid, romatolojik)
- İlaç kullanımı
- Aile öyküsü
- Mesleki ve sosyal faktörler
- Sigara, alkol, madde kullanımı
- Alarm belirtileri (“red flags”): ateş, kilo kaybı, gece terlemesi, kanser öyküsü, immünsüpresyon, travma, ilerleyici defisit
- Psikososyal faktörler (işyeri sorunları, depresyon, anksiyete)
Ağrının objektif değerlendirmesi için VAS (Visual Analog Scale, 0-10) kullanılır. Fonksiyonel etki için ise özel skalalar uygulanabilir: Oswestry Disability Index (bel için), Neck Disability Index (boyun için), DASH (üst ekstremite için), SF-36 (genel yaşam kalitesi).
Fizik ve Nörolojik Muayene
Sistematik bir muayene şunları içerir:
Genel Muayene:
- Vital bulgular (ateş, tansiyon, nabız)
- Genel görünüm, antaljik duruş
- Cilt muayenesi (döküntü, yara, atrofi)
- Lenf nodu muayenesi
Sistemik Muayene:
- İnspeksiyon: Duruş, deformite, asimetri, kas atrofisi, fasikülasyonlar
- Palpasyon: Hassasiyet, kas spazmı, tetik noktalar, kitleler
- Hareket açıklığı: Aktif (hastanın kendisinin) ve pasif (hekimin yaptığı) hareket muayenesi
- Kas gücü değerlendirmesi: MRC (Medical Research Council) skalası — 0 (hareket yok) ile 5 (normal) arası
- Derin tendon refleksleri: Biseps (C5-6), Brakiyoradiyalis (C6), Triseps (C7), Patella (L4), Aşil (S1). Azalma veya artma önemli (0-4+ skalası).
- Patolojik refleksler: Babinski, Hoffmann, clonus — merkezi sinir sistemi tutulumunu gösterir
- Duyu muayenesi: Dokunma, iğne batma, sıcak-soğuk, vibrasyon, pozisyon hissi. Dermatomal harita ile karşılaştırma.
- Yürüyüş muayenesi: Normal, topuk, parmak ucu yürüyüşü; tandem yürüyüşü (denge)
- Romberg testi: Denge değerlendirmesi
- Koordinasyon testleri: Parmak-burun, diz-topuk, hızlı alternan hareket
- Özel provokasyon testleri: Hastalığa özgü testler (Spurling, Lasègue, Tinel, Phalen, etc.)
Muayenenin her bir basamağı, belirli bir patolojiyi kanıtlamak veya ekarte etmek için sistematik olarak yapılır.
Görüntüleme Yöntemleri
Manyetik Rezonans (MR) Görüntüleme: Yumuşak doku değerlendirmesinde altın standart. Sinir, disk, kas, bağ dokusu yapılarını detaylı gösterir. 1.5 Tesla veya 3 Tesla cihazlar tercih edilir. Yüksek alan gücü daha iyi çözünürlük sağlar. Kontrastlı çekim tümör, enfeksiyon, postoperatif fibröz doku ayrımında gerekebilir. Endikasyonlara göre farklı sekanslar kullanılır: T1, T2, STIR, FLAIR, difüzyon, perfüzyon, spektroskopi, traktografi.
Bilgisayarlı Tomografi (BT): Kemik yapıların değerlendirilmesinde üstündür. MR’ın kontrendike olduğu durumlarda (kalp pili, metal implant, klostrofobi) tercih edilir. Daha kısa süreli ve yaygın bulunur. BT anjiyografi damar yapılarını gösterir. BT miyelografi zor vakalarda kullanılır.
Direkt grafi (röntgen): Kemik hizalaması, dejenerasyon, eşlik eden patolojiler değerlendirilir. Spondilolistezis, vertebra kollapsı, osteofit oluşumu, kalsifikasyonlar görüntülenir. Dinamik grafiler (fleksiyon-ekstansiyon) stabilite değerlendirmesinde değerli. Maliyeti düşük ve yaygındır.
Ultrasonografi (USG): Özellikle periferik sinir patolojilerinde dinamik değerlendirme imkanı sunar. Kas-tendon sorunları, sıvı koleksiyonları, hassasiyet ve kompresyon testleri eş zamanlı yapılabilir. Ucuz ve radyasyonsuzdur. Karpal tünel, ulnar nöropati değerlendirmesinde yaygın kullanılır.
Pozitron Emisyon Tomografi (PET-BT): Tümör ve enfeksiyon değerlendirmesinde metabolik aktiviteyi gösterir. Evreleme ve tedavi yanıtı takibinde kullanılır.
Elektronöromiyografi (EMG/ENMG): Periferik sinir ve kas fonksiyonunu objektif olarak değerlendirir. Sinir hasarının derecesi, lokalizasyonu ve kronikliği saptanır. Akut hasarda (3 hafta içinde) yanlış negatif olabilir. Prosedür hastalar için rahatsız edici olsa da çok değerli bilgi sağlar.
Uyarılmış potansiyeller (SSEP, MEP, VEP, BAEP): Merkezi sinir sistemi yolaklarının işlevini değerlendirir. Multiple skleroz, omurilik hasarı, akustik nörinom, multi-sistem atrofi gibi durumlarda kullanılır.
Fonksiyonel MR (fMRI): Beyin fonksiyonlarını haritalamak için kullanılır. Özellikle tümör cerrahisi öncesi eloquent (konuşma, motor) alanları belirlemede değerli.
Laboratuvar Testleri: Enfeksiyon, inflamasyon, metabolik hastalık, maligniteleri ekarte etmek için. Temel testler:
- Tam kan sayımı (lökositoz, anemi)
- Eritrosit sedimantasyon hızı (ESR) — inflamasyon
- C-reaktif protein (CRP) — akut faz reaktanı
- Romatoid faktör, anti-CCP — romatoid artrit
- HLA-B27 — ankilozan spondilit
- ANA, anti-dsDNA — lupus
- Tümör belirteçleri (PSA, CA-125, CEA, CA 19-9)
- Vitamin B12, D3, folat — nöropati ayırıcı tanı
- HbA1c — diyabet
- Tiroid hormonları (TSH, T3, T4)
- Serum protein elektroforezi — multiple myelom
- Kemik döngü belirteçleri — osteoporoz
ÖNEMLİ: Görüntüleme bulguları her zaman klinik tabloyla eşleştirilmelidir. 40 yaş üstü asemptomatik kişilerin görüntülemelerinde dejeneratif bulgular olabilir — tanı için hem klinik hem radyolojik uyum şart. “Tedavi MRI’yı değil, hastayı tedavi ediyoruz” ilkesi unutulmamalıdır.
Tedavi Seçenekleri
Karpal tünel sendromu tedavisi kademeli bir yaklaşım gerektirir. Konservatif yöntemlerle başlanıp, yanıt alınamıyorsa daha invaziv seçeneklere geçilir. Modern tedavi stratejileri multimodal (çoklu yaklaşım) ve multidisipliner (çoklu uzman) olmayı gerektirir. Hastaların aktif katılımı (self-management) tedavi başarısının temel taşlarındandır.
Konservatif Tedavi
Çoğu karpal tünel sendromu vakası konservatif yaklaşımla başarılı şekilde tedavi edilebilir. Uygun seçilmiş hastalarda başarı oranı %70-90 arasındadır. Konservatif tedavi şu bileşenlerden oluşur:
İlaç Tedavisi:
Birinci basamak:
- Parasetamol (asetaminofen): Günde 3-4 g’a kadar. Güvenlik profili iyi. Hafif-orta ağrıda başlangıç tedavisi.
- Nonsteroid Anti-İnflamatuar İlaçlar (NSAİ): İbuprofen (3×400-800mg), naproksen (2x500mg), diklofenak (2x75mg), meloksikam (15mg/gün), etorikoksib (60-90mg/gün). Yan etki açısından mide koruyucu eklenebilir. Böbrek, karaciğer fonksiyonu takip edilmeli.
İkinci basamak:
- Kas gevşeticiler: Tiyokolşikozid (2x4mg), tizanidin (3×2-4mg), baklofen, siklobenzaprin. Kısa süreli (1-2 hafta) kullanım. Uyku hali, baş dönmesi yan etkileri.
- Nöropatik ağrı kesiciler: Gabapentin (günde 3×300-900mg), pregabalin (günde 2×75-150mg). Etkinin ortaya çıkması için 2-3 hafta gerekir. Yan etkiler sersemlik, kilo alımı, ödem.
- Trisiklik antidepresanlar: Amitriptilin, nortriptilin düşük dozda (10-25mg gece). Kronik nöropatik ağrıda etkili. Uyku kalitesini artırır.
- SNRI’lar: Duloksetin, venlafaksin. Özellikle diyabetik nöropati ve kronik ağrıda kullanılır.
- Kısa süreli kortikosteroid: Metilprednizolon azaltan doz paketi. Akut alevlenmelerde dramatik rahatlama. Uzun süreli kullanımdan kaçınılmalı (osteoporoz, diyabet, enfeksiyon riski).
Üçüncü basamak:
- Zayıf opioidler: Tramadol. Orta-şiddetli ağrıda. Bağımlılık riski düşük ama mevcut.
- Güçlü opioidler: Morfin, oksikodon, fentanil. Sadece ciddi kanser ağrısı gibi özel durumlarda. Rutin kullanım önerilmez.
- Topikal uygulamalar: Lidokain patch, kapsaisin krem, diklofenak jel. Lokal etki, sistemik yan etki minimal.
- Kannabinoidler: Bazı ülkelerde medikal kullanım. Türkiye’de henüz rutin klinik uygulamada değil.
Fizik Tedavi ve Rehabilitasyon:
Uzman fizyoterapist gözetiminde 15-20 seanslık program. Tedavi bileşenleri:
- Pasif yöntemler (ağrı kontrolü): Sıcak-soğuk uygulama, TENS (transkütan elektrik stimülasyonu), ultrason, lazer, iontoforez, magnet tedavisi, ESWT (şok dalga)
- Manuel terapi: Eklem mobilizasyonu, yumuşak doku teknikleri, myofasyal release, tetik nokta tedavisi, osteopatik yaklaşımlar
- Traksiyon: Mekanik veya manuel. Servikal ve lomber bölgeye uygulanabilir.
- Egzersiz tedavisi: Germe, güçlendirme, stabilizasyon, core egzersizleri, postüral eğitim
- Ergonomik eğitim: İş ve günlük yaşam aktivitelerinde doğru postür
- Hasta eğitimi: Hastalığın doğası, prognoz, kendi kendine yönetim
Egzersiz Programı:
Egzersiz birçok kronik durumda en kanıtlı tedavi yöntemlerinden biridir. Genel kurallar:
- Düzenli olmalı (haftada en az 3 gün)
- Kademeli artan şiddette
- Ağrıyı artıracak seviyeden kaçınılmalı
- Kişiselleştirilmiş olmalı
- Uzman gözetiminde başlatılmalı
- Süreklilik önemli — bırakıldığında etkisi azalır
Egzersiz tipleri:
- Aerobik egzersiz: Yürüyüş, yüzme, bisiklet, eliptik — haftada 150 dakika
- Germe egzersizleri: Esneklik ve hareket açıklığı için
- Güçlendirme: Dirençli egzersizler, direnç bantları, ağırlıklar
- Stabilizasyon: Core kasları, derin kasları aktive eden egzersizler
- Denge egzersizleri: Özellikle yaşlılarda düşme önleme
- Koordinasyon: Fonksiyonel hareketler
Alternatif ve Tamamlayıcı Yaklaşımlar:
- Akupunktur: Kronik ağrıda bazı hastalar için faydalı
- Masaj tedavisi: Kas gerginliğini azaltır, rahatlama sağlar
- Yoga ve pilates: Esneklik, güç, postür, bilinç
- Tai chi: Özellikle yaşlılarda denge ve hareket
- Aromaterapi, refleksoloji: Kanıt düzeyi sınırlı ama rahatlama sağlayabilir
- Meditasyon ve mindfulness: Kronik ağrı algısını azaltır
Yaşam Tarzı Değişiklikleri:
- Düzenli egzersiz (haftada 150 dakika aerobik)
- Kilo kontrolü (BMI 20-25 ideal)
- Sigara bırakma
- Alkol sınırlama
- Stres yönetimi
- Uyku hijyeni (7-9 saat kaliteli uyku)
- Anti-inflamatuar beslenme (Akdeniz diyeti)
- Ergonomik çalışma ortamı
- Düzenli sosyal aktiviteler
Girişimsel Tedaviler
Konservatif tedaviye 6-12 hafta içinde yeterli yanıt alınamıyorsa girişimsel yöntemler değerlendirilir. Bu yaklaşımlar genellikle floroskopi (canlı röntgen), ultrason veya BT eşliğinde yapılır. Lokal anestezi altında uygulanır ve kısa süreli işlemlerdir.
- Epidural steroid enjeksiyonu: Sinir kökü çevresindeki epidural alana steroid ve lokal anestezik karışımı. Radiküler (yayılan) ağrıda özellikle etkili. İnterlaminer, transforaminal veya kaudal yaklaşım kullanılabilir. Başarı oranı kısa dönemde %70-85.
- Sinir kökü bloğu: Belirli sinir kökü hedeflenir. Tanısal (hangi seviye sorumlu) ve tedavi edici (ağrı azaltma) çift amaç.
- Faset eklem enjeksiyonu: Arka omurga eklemlerine. Faset sendromunda etkili.
- Medial dal bloğu: Faset eklemin innervasyonunu hedefler. Pozitif yanıt alınırsa radyofrekans ablasyon planlanır.
- Radyofrekans ablasyon: Hedef sinire yüksek frekanslı elektrik akımıyla 80-90°C’de ısı vererek sinir iletimini keser. Etkisi 6-12 ay sürer. Yenileme yapılabilir.
- Pulse radyofrekans: Daha düşük ısıda, aralıklı akım — sinir hasarı olmadan modülasyon.
- Ozon tedavisi: Disk içine ozon-oksijen karışımı. Küçük-orta disk hernilerinde. Başarı %60-80.
- PRP (Plateletten zengin plazma): Hastanın kendi kanından elde edilen büyüme faktörü zengin materyal.
- Nöral proloterapi: Sinir çevresine konsantre dekstroz ile regeneratif yaklaşım.
- Sakroiliak eklem enjeksiyonu: SI eklem disfonksiyonunda.
- Trigger point enjeksiyonu: Myofasyal ağrı noktalarına lokal anestezi.
- Spinal kord stimülasyonu (SCS): İleri kronik ağrıda implante edilebilir cihaz.
- İntratekal pompa: Omurilik çevresine sürekli ilaç veren cihaz. Çok ileri vakalarda.
Cerrahi Tedavi
Cerrahi karar titizlikle verilmelidir. Gerekli olduğunda hayat kurtarıcı veya yaşam kalitesini dramatik şekilde artırıcı olurken, gereksiz yapıldığında komplikasyon ve tatminsizlik getirebilir.
Kesin cerrahi endikasyonları:
- Acil durumlar (cauda equina sendromu, progresif motor defisit)
- Ciddi, dayanılmaz ağrı (tüm konservatif yaklaşımlara dirençli)
- İlerleyici nörolojik defisit
- Spinal instabilite veya deformite
- Tümör, enfeksiyon veya travma
- Miyelopati bulguları
- İki taraflı nörolojik bulgular
Göreceli cerrahi endikasyonları:
- 6-12 haftayı aşan, konservatif tedaviye dirençli klinik tablo
- Kalıcı hale gelen nörolojik bulgular
- Tekrarlayan şiddetli ataklar
- Fonksiyonel günlük yaşamın ciddi kısıtlanması
- İş ve sosyal hayatın bozulması
Modern Cerrahi Yaklaşımlar:
- Mikrocerrahi: Mikroskop eşliğinde yapılan cerrahi. Altın standart. Küçük kesi, hassas çalışma, yüksek görsel kontrol.
- Endoskopik cerrahi: Çok küçük kesiyle endoskop kullanımı. Minimal invaziv. Hızlı iyileşme.
- Navigasyon eşliğinde cerrahi: BT veya MR görüntüleri ile 3D navigasyon. Vida yerleştirmede güvenlik artar.
- Robotik cerrahi: Robot kollarla artırılmış hassasiyet. Özellikle deformite cerrahisinde.
- İntraoperatif nöromonitorizasyon (IONM): Cerrahi sırasında sinir fonksiyonu gerçek zamanlı takip.
- İntraoperatif görüntüleme: O-arm, BT, MR cerrahi sırasında kullanılır.
- Awake (uyanık) cerrahi: Beyin tümörü cerrahisinde hastayla iletişim halinde.
- Lazer ve radyofrekans teknikleri: Bazı özel endikasyonlarda.
İyileşme ve Rehabilitasyon
Karpal tünel sendromu tedavisi sonrası iyileşme dönemi hastanın yaşam kalitesine geri dönüşünde belirleyicidir. İyileşme, hem hastanın hem sağlık ekibinin birlikte yürüttüğü bir süreçtir. Bu süreç bilinçli bir şekilde yönetilmeli, hekim talimatlarına titizlikle uyulmalıdır. İyileşme genellikle dört aşamaya ayrılır ve her aşamanın kendine özgü hedefleri vardır.
Erken Dönem (0-2 hafta)
Bu kritik dönemde ağrı kontrolü, yara iyileşmesi ve hafif mobilizasyon ön plandadır. Amaç, komplikasyonları önlemek ve temel fonksiyonları korumaktır.
- Yara bakımı: Düzenli pansuman, dikişlerin alınması (10-14. gün)
- Ağrı kontrolü: Multimodal analjezi (parasetamol + NSAİ + gerekirse opioidler)
- Hafif mobilizasyon: Yatakta hareket, kenara oturma, destekli yürüme
- Ağır yük ve aktivite kısıtlamaları: 2-3 kg üzeri yük yasağı
- İlaç uyumu: Ağrı kesici, kan sulandırıcı, antibiyotik düzenli alınmalı
- Beslenme: Protein ağırlıklı diyet iyileşmeyi destekler, kabızlık önlemek için lif
- Hidrasyon: Günde 2-2.5 litre sıvı
- Kompresyon çorapları: Derin ven trombozu önlemesi
- Sigara ve alkol yasağı
- Psikolojik destek: Anksiyete ve depresyonun izlenmesi
- Uzun oturma kısıtlaması: 30-45 dakikayı aşmama
- Banyo: Duş 3-5 gün sonra serbest, küvete girme 2-3 hafta sonra
- Araç kullanımı: İlk 1-2 hafta kısıtlama
- Cinsel aktivite: 2-3 hafta sonra rahat pozisyonlarda
Orta Dönem (2-6 hafta)
Yavaş yavaş normal hayata dönüş dönemi. Fonksiyonel aktiviteler artar, fizik tedavi başlar.
- Fizik tedavi başlangıcı: Genellikle 4. haftadan itibaren. Uzman gözetiminde program
- Kademeli aktivite artışı: Yürüyüş süresi kademeli artırılır
- Günlük yaşama dönüş: Hafif ev işleri, kişisel bakım
- İşe dönüş: Masa başı işlerde 3-4. haftadan itibaren mümkün
- Ev işleri: Hafif ev işleri (bulaşık, hafif temizlik)
- Yüzme: 4-6. haftadan itibaren (yara kapandıktan sonra)
- Oturma süresi: Kademeli olarak 1-2 saate çıkarılır
- Araba kullanma: Sürücülük geri dönüşü
- Kontrol muayenesi: Bu dönemde ilk kontrol yapılır
Geç Dönem (6-12 hafta)
Aktif rehabilitasyon ve güçlendirme dönemi. Spesifik egzersiz programları uygulanır.
- Core güçlendirme: Plank, köprü, kör köpek gibi egzersizler
- Aerobik aktivite: Yüzme, sabit bisiklet, eliptik cihaz
- Hafif direnç egzersizleri: Lastik bant, hafif ağırlıklar
- Esneklik çalışmaları: Germe, yoga (uzman gözetiminde)
- Normal yaşama tam dönüş: Çoğu aktivite serbest
- Hafif fiziksel iş: Dönüş mümkün
- Postür eğitimi: Günlük yaşam aktivitelerinde doğru duruş
- Ergonomik iyileştirmeler: Ev ve iş ortamında
Uzun Dönem (3-6 ay sonrası)
Tam aktivite ve yaşam boyu koruma dönemi. Nüksü önleme stratejileri uygulanır.
- Spor aktivitelerine dönüş: Koşu, tenis, basketbol gibi sporlar kademeli olarak
- Ağır fiziksel iş dönüşü: 3-6 ay sonra mümkün
- Ağır ağırlık kaldırma: 20 kg üzeri yükler için en az 6 ay
- Rutin takip muayeneleri: 3, 6, 12. aylarda kontrol
- Görüntüleme kontrolleri: Gerekirse
- Yaşam boyu egzersiz: Nüks önleme için düzenli aktivite
- Koruyucu önlemler: Ergonomi, postür, yaşam tarzı
Rehabilitasyon Programında Başarı İpuçları
- Fizyoterapisti düzenli ziyaret edin (ilk 6 hafta haftada 2-3 kez)
- Evde verilen egzersiz programını günlük yapın
- Ağrı seviyesini takip edin — kötüleşme varsa hekiminize danışın
- Sabırlı olun — iyileşme zaman alır, herkes farklı hızda iyileşir
- Ruh halinizi koruyun — gerekirse psikolojik destek alın
- Beslenmenize dikkat edin — protein ağırlıklı, yeterli vitamin/mineral
- Uyku hijyenine önem verin — kaliteli uyku iyileşmeyi hızlandırır
- Sigara ve alkol kullanmayın
- Aşırı dinlenme de zararlı — hareket iyileşmeyi destekler
- Aşırı aktivite de zararlı — hekim talimatlarına uyun
- Kontrolleri aksatmayın
- Kırmızı bayrakları tanıyın: yeni başlayan şiddetli ağrı, ateş, yara enfeksiyon belirtileri, ilerleyici nörolojik bulgu
İyileşme Sürecindeki Psikolojik Yönler
Cerrahi ve uzun süreli tedavi süreçleri psikolojik olarak zorlayıcı olabilir. Yaygın yaşanan duygular:
- Anksiyete: Özellikle cerrahi öncesi ve sonrası ilk haftalar
- Depresyon: Aktivite kısıtlanması, ağrı, işe ara verme sonucu
- Öfke veya frustrasyon: İyileşme beklediğinden yavaş olduğunda
- Korku: Hareketten çekinme (kinesiofobi), tekrar yaralanma korkusu
- Umut ve iyimserlik: Başarılı iyileşme sürecinde
Bu duyguların yönetimi iyileşmeyi direkt etkiler. Gerekirse psikolog, psikiyatrist desteği alınmalıdır. Pozitif yaklaşım, destek sistemi, gerçekçi beklentiler başarılı iyileşmenin temelleridir.
Aile ve Bakıcı Rolü
- İlk 2 hafta yanında birinin kalması önerilir
- Günlük aktivitelerde destek
- İlaç takibi
- Randevulara götürme
- Moral desteği
- Hekim talimatlarının hatırlatılması
- Kırmızı bayrakların tanınması
İyileşmeyi Hızlandıran Faktörler
- Genç yaş
- İyi genel sağlık durumu
- İyi nutrisyonel durum
- Sigara içmeme
- Kilonun ideal olması
- Fiziksel kondüsyon
- Psikolojik destek
- Erken mobilizasyon
- Uyum (compliance)
- Doğru cerrahi teknik
- Deneyimli cerrahi ekip
İyileşmeyi Yavaşlatan Faktörler
- İleri yaş
- Diyabet
- Obezite
- Sigara
- Kortikosteroid kullanımı
- Malnütrisyon
- İmmünsüpresyon
- Depresyon
- Yetersiz fizik tedavi uyumu
- Tekrarlayan cerrahi öyküsü
Karpal tünel sendromudan Korunma
Karpal tünel sendromu riskini azaltmak veya nüksünü önlemek için uygulanması gereken stratejiler kanıta dayalıdır.
Düzenli Fiziksel Aktivite
Haftada en az 150 dakika orta şiddette veya 75 dakika yoğun aerobik egzersiz önerilir. Ayrıca haftada 2-3 gün güçlendirme egzersizi.
- Tempolu yürüyüş (günde 30-45 dakika)
- Yüzme (haftada 2-3 kez)
- Bisiklet
- Pilates ve yoga
- Güçlendirme egzersizleri
- Germe ve esneklik
İdeal Kilonun Korunması
Obezite birçok omurga ve sinir hastalığı için bağımsız risk faktörüdür. İdeal BMI 20-25 arasındadır. Bel çevresi erkeklerde <94 cm, kadınlarda <80 cm olmalıdır.
Ergonomik Çalışma Ortamı
- Destekli ofis sandalyesi
- Monitör göz hizasında
- Klavye ve fare ergonomik
- Düzenli mola (her 30-45 dakikada)
- Doğru duruş eğitimi
Doğru Yük Kaldırma Tekniği
- Dizleri bükün, beli eğmeyin
- Cismi vücuda yakın tutun
- Bacak gücünü kullanın
- Dönüşlerde tüm vücudu çevirin
- Ağır yüklerde yardım isteyin
Sigara Bırakma
Sigara birçok nörolojik hastalığın risk faktörüdür. Disk beslenmesini bozar, iyileşmeyi yavaşlatır.
Uyku Hijyeni
- Orta sertlikte yatak
- Uygun pozisyonda uyuma
- 7-9 saat kaliteli uyku
- Düzenli uyku-uyanma saatleri
Stres Yönetimi
- Meditasyon ve mindfulness
- Derin nefes egzersizleri
- Sosyal destek
- Hobi aktiviteleri
- Gerekirse profesyonel destek
Beslenme
- Anti-inflamatuar Akdeniz diyeti
- Omega-3 açısından zengin besinler
- Renkli sebze ve meyveler
- Tam tahıllar
- Yeterli kalsiyum ve D vitamini
- Şeker ve işlenmiş gıda sınırlaması
- Yeterli su (günde 2-2.5 litre)
Düzenli Sağlık Kontrolleri
Risk faktörü olanlarda yıllık değerlendirme önerilir. Erken tanı ve müdahale ciddi sorunların önüne geçer.
Türkiye’de Karpal tünel sendromu
Türkiye’de karpal tünel sendromu tanısı ve tedavisi için kapsamlı bir sağlık altyapısı mevcuttur. Hem devlet hastaneleri, hem üniversite hastaneleri, hem de özel sağlık kuruluşları bu alanda hizmet vermektedir.
İstatistikler
- Türkiye’de yıllık yeni karpal tünel sendromu tanı sayısı yüksektir
- Prevalans yetişkin nüfusta önemli oranda
- İş gücü kaybı ve ekonomik yük önemli
- SGK kapsamında tedavi olanakları mevcut
Tedavi Olanakları
Türkiye’de karpal tünel sendromu için modern tedavi seçenekleri sunulmaktadır:
- Devlet hastaneleri: Beyin ve Sinir Cerrahisi hizmeti veren 200+ merkez
- Üniversite hastaneleri: Akademik araştırma ve ileri tedaviler
- Özel hastaneler: Teknolojik olanaklar
- Fizik tedavi merkezleri: SGK anlaşmalı
- Ağrı klinikleri: Girişimsel tedavi uzmanlaşması
SGK Kapsamı
SGK, karpal tünel sendromu tanı ve tedavisinin çoğu aşamasını karşılar: muayene, görüntüleme, fizik tedavi, ilaç, cerrahi girişim ve yatış. Özel sigortaların kapsamı poliçeye göre değişir.
Zonguldak ve Batı Karadeniz Bölgesi
Zonguldak ve çevresinde (Çaycuma, Devrek, Ereğli, Bartın, Karabük) karpal tünel sendromu için tam donanımlı tedavi olanakları mevcuttur. Zonguldak Atatürk Devlet Hastanesi ve Zonguldak Bülent Ecevit Üniversitesi Hastanesi’nde Beyin ve Sinir Cerrahisi hizmeti verilmektedir.
Bölgenin ekonomik yapısı ve demografisi bazı hastalıklar için ek risk faktörleri oluşturabilir. Bu nedenle koruyucu yaklaşımlar ve düzenli kontrol özellikle önemlidir.
Hasta Yolculuğu
- Aile hekimi veya doğrudan uzman başvurusu
- Klinik değerlendirme ve gerekirse görüntüleme
- Konservatif tedavi (6-12 hafta)
- Gerekirse girişimsel yöntemler
- Dirençli vakalarda cerrahi değerlendirme
- Postoperatif rehabilitasyon
- Uzun dönem takip
Hasta Hakları
Türkiye’de hasta hakları yasal güvence altındadır. İkinci görüş alma, tedaviyi reddetme, hastane-hekim seçme, dosya bilgilerinin kopyası gibi haklar mevcuttur. Bilinçli hasta tedavi sürecinin en önemli paydaşıdır.
Sıkça Sorulan Sorular
Karpal tünel sendromu kendiliğinden geçer mi?
Hastalığın tipi ve şiddetine göre değişir. Bazı vakalar konservatif yaklaşımla tamamen iyileşirken, bazıları ilerleyici seyir gösterebilir. Doğru tanı ve takip bu kararı vermek için şarttır.
Hangi doktora gitmeliyim?
Karpal tünel sendromu konusunda Beyin ve Sinir Cerrahisi uzmanı ana uzmanlık dalıdır. Konservatif tedavi döneminde Fizik Tedavi ve Rehabilitasyon uzmanı da uygun olabilir. Nöroloji uzmanı bazı durumlarda birlikte çalışır.
Cerrahi şart mı?
Çoğu karpal tünel sendromu vakası ameliyatsız tedaviyle iyileşir. Cerrahi sadece belirli endikasyonlarda (alarm belirtileri, progresif bozukluk, konservatif tedaviye dirençli ciddi tablo) önerilir.
İkinci görüş almak doğru mu?
Kesinlikle! Özellikle cerrahi gibi önemli kararlarda ikinci görüş almak sağlıklı bir yaklaşımdır. Farklı uzmanların yaklaşımları değerlendirmenizi zenginleştirir.
Ne zaman acil servise gitmeliyim?
Alarm belirtileri varsa hemen: İlerleyici güç kaybı, bilinç değişikliği, ciddi yeni başlayan şiddetli ağrı, idrar-dışkı kontrolü kaybı, ateş ile birlikte baş ağrısı, görme kaybı.
Tedavi ne kadar sürer?
Hastalığın tipi ve şiddetine göre değişir. Çoğu durumda 6-12 hafta konservatif tedavi denenir. Cerrahi sonrası tam iyileşme 3-6 ay sürebilir.
Fizik tedavi şart mı?
Fizik tedavi, çoğu nörolojik hastalığın tedavisinde temel bir yapı taşıdır. Hem tedavi hem nüks önleme açısından kritiktir.
İşe ne zaman dönebilirim?
İş tipine göre değişir. Masa başı işlerde genellikle daha hızlı, ağır fiziksel işlerde daha uzun süre gerekir. Hekiminiz bireysel değerlendirme yapacaktır.
Egzersiz yapabilir miyim?
Akut dönem geçtikten sonra uygun egzersiz genellikle faydalıdır. Hekiminizle hangi egzersizlerin güvenli olduğunu konuşun. Yüzme ve yürüyüş genellikle güvenli başlangıç seçenekleridir.
İlaçları ne kadar süre kullanmam gerekir?
İlaç tipine ve klinik yanıta göre değişir. NSAİ’ler kısa süre (2-4 hafta), nöropatik ağrı kesiciler uzun süreli olabilir. Hekiminizin önerilerine uyun, kendi başınıza kesmeyin.
Hamilelikte nasıl tedavi olurum?
Hamilelikte tedavi seçenekleri sınırlıdır. Çoğu ilaç ve görüntüleme kontrendikedir. Konservatif yaklaşımlar, pozisyonel rahatlatmalar, fizik tedavi ön plandadır. Acil durumlar dışında kesin tedavi doğum sonrasına ertelenir.
Tekrar olur mu?
Risk faktörleri devam ederse nüks olasılığı vardır. Yaşam tarzı değişiklikleri, düzenli egzersiz, ideal kilonun korunması nüks riskini önemli ölçüde azaltır.
Sigortam tedaviyi karşılıyor mu?
SGK çoğu tedaviyi karşılar. Özel sigortaların kapsamı poliçenize göre değişir. Hastane veya klinikle önceden görüşmek yararlıdır.
Op. Dr. Kenan Şimşek ile Karpal tünel sendromu Tedavisi
Karpal tünel sendromu konusunda kişiselleştirilmiş değerlendirme ve tedavi planı için Zonguldak’taki kliniğimize başvurabilirsiniz. Op. Dr. Kenan Şimşek, Zonguldak Atatürk Devlet Hastanesi Beyin ve Sinir Cerrahisi uzmanı olarak 10+ yıllık deneyimiyle bu alanda kapsamlı tedavi hizmeti sunmaktadır.
İlk muayenede getirmeniz yararlı belgeler: mevcut görüntüleme tetkikleri (MR, BT, röntgen), önceki muayene raporları, kullandığınız ilaçların listesi, varsa önceki ameliyat veya girişim raporları.
⚠️ Uyarı: Bu kapsamlı rehber genel bilgilendirme amaçlıdır ve hekim muayenesinin yerine geçmez. Her hastanın durumu benzersizdir ve kişiselleştirilmiş tedavi planı mutlaka bir uzman değerlendirmesiyle oluşturulmalıdır. Yazıdaki tüm bilgiler güncel tıbbi literatüre ve klinik kılavuzlara dayanarak hazırlanmıştır.
Op. Dr. Kenan Şimşek
Beyin ve Sinir Cerrahisi Uzmanı
📍 Zonguldak Atatürk Devlet Hastanesi
Bu makale bilgilendirme amaçlıdır, tıbbi tanı yerine geçmez.